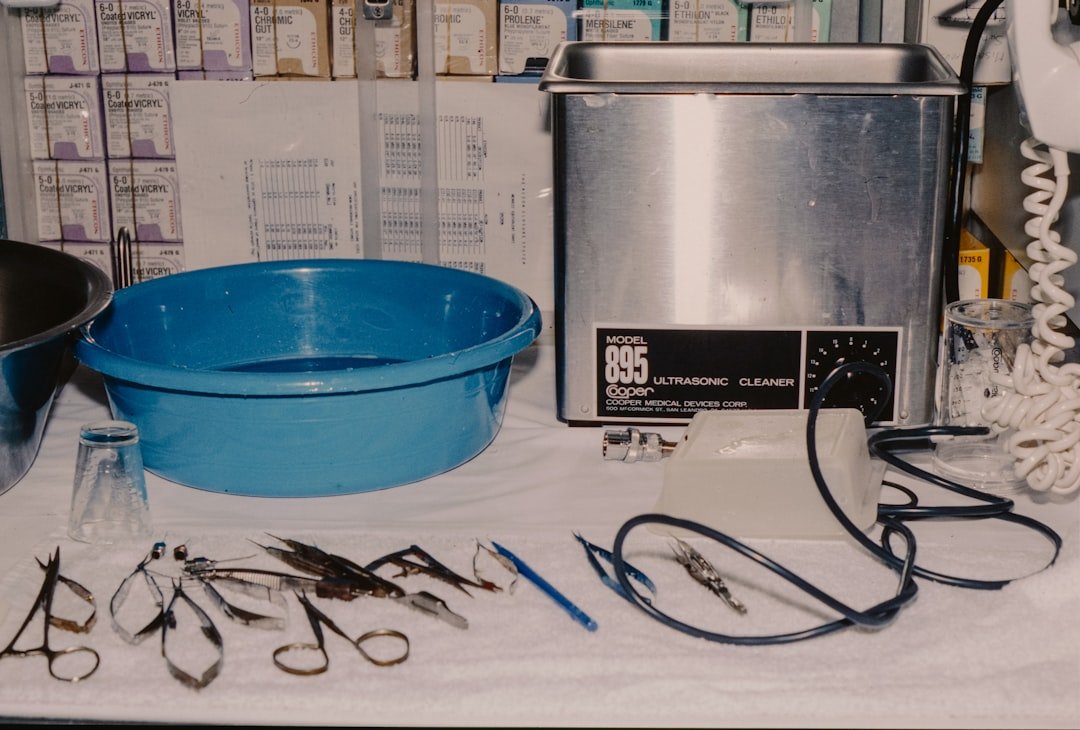
Przygotowanie stanowiska do żywienia pozajelitowego: lista kontrolna przed rozpoczęciem
Przystępując do podania żywienia pozajelitowego, skrupulatne przygotowanie stanowiska pracy jest kluczowym etapem, który bezpośrednio wpływa na bezpieczeństwo pacjenta i skuteczność terapii. Proces ten przypomina procedurę przed operacją chirurgiczną, gdzie każdy szczegół ma znaczenie. Należy zacząć od zapewnienia sobie czystej, dobrze oświetlonej i uporządkowanej przestrzeni, wolnej od przeciągów i zbędnego ruchu. Powierzchnię roboczą, najlepiej dedykowany stolik lub blat, należy dokładnie przetrzeć środkiem dezynfekcyjnym. Kluczowe jest zgromadzenie wszystkich niezbędnych komponentów przed przystąpieniem do czynności – obejmuje to sterylne worki z mieszaniną żywieniową lub jej poszczególne składniki do zmieszania, zestawy do podaży z wkłuciem obwodowym lub centralnym, odpowiednie strzykawki, zestawy do przetaczania, a także niezbędne akcesoria jak środki do dezynfekcji skóry, jałowe gaziki, rękawiczki jednorazowe oraz opatrunki. Brak któregoś z elementów w trakcie procedury prowadzi do przerwania aseptyki, gdyż wyjście ze strefy czystej w celu jego poszukiwania jest niedopuszczalne.
Kolejnym filarem przygotowania jest weryfikacja jakościowa i ilościowa wszystkich płynów oraz leków. Należy bacznie sprawdzić daty ważności, przejrzystość roztworów, szczelność opakowań i brak jakichkolwiek uszkodzeń. Szczególną uwagę poświęca się mieszaninie żywieniowej, konfrontując jej skład i objętość z zleceniem lekarskim. Warto pamiętać, że żywienie pozajelitowe to jednocześnie lek i pożywienie, a błąd na tym etapie może mieć poważne konsekwencje metaboliczne. Równie istotne jest sprawdzenie parametrów pracy pompy infuzyjnej – naładowania baterii, poprawności założenia zestawu infuzyjnego oraz ustawienia właściwej prędkości wlewu. Pompa powinna być umieszczona stabilnie, a przewód prowadzony w sposób minimalizujący ryzyko zaczepienia lub przypadkowego pociągnięcia.
Ostatnim, lecz fundamentalnym elementem listy kontrolnej jest przygotowanie psychofizyczne osoby wykonującej procedurę. Obejmuje to dokładne umycie i odkażenie rąk, założenie rękawiczek, a także skupienie i wyeliminowanie potencjalnych czynników rozpraszających. Ten rytuał ma nie tylko znaczenie higieniczne, ale także mentalnie wprowadza w stan zwiększonej uwagi, wymagany przy tak precyzyjnej czynności. Finalnie, przed bezpośrednim podłączeniem do pacjenta, warto wykonać ostatni przegląd „oczami wyobraźni”, symulując kolejne kroki procedury, co pozwala wychwycić ewentualne przeoczenia. Taka metodyczna i wieloaspektowa weryfikacja stanowiska jest najlepszą inwestycją w płynny i bezpieczny przebieg całego procesu żywienia.
Bezpieczna aseptyka: jak stworzyć sterylną strefę pracy w warunkach domowych
Tworzenie sterylnie czystej przestrzeni w domu, choć nigdy nie dorówna warunkom laboratoryjnym, jest możliwe dzięki konsekwencji i zrozumieniu kilku kluczowych zasad. Podstawą jest mentalne przekształcenie wybranego obszaru, na przykład blatu kuchennego, w zamkniętą strefę. Zaczynamy od gruntownego oczyszczenia całej powierzchni oraz jej otoczenia środkiem dezynfekcyjnym na bazie alkoholu, pamiętając, że kurz i unoszące się cząstki to główni wrogowie. Kluczowym, często pomijanym krokiem, jest następnie ograniczenie ruchu powietrza – warto wyłączyć wentylatory, klimatyzację i zamknąć okna na czas pracy, aby zminimalizować unoszenie się drobin.
Następnie skupiamy się na narzędziach i naszych dłoniach. Wszystkie używane przedmioty, takie jak pęsety, skalpele czy pojemniki, powinny przejść sterylizację, na przykład przez wyparzenie we wrzątku lub przetarcie alkoholem izopropylowym. Ręce należy umyć starannie, sięgając po przedramiona, a następnie założyć jednorazowe rękawiczki nitrylowe, unikając dotykania nimi wszystkiego poza sterylnym obszarem. Ciekawym insightem jest tu zasada „świadomego ruchu” – każdy gest w obrębie strefy powinien być celowy i powolny, aby nie wzbijać mikroburz zanieczyszczeń. Przed rozpoczęciem właściwej pracy warto rozłożyć wszystkie potrzebne przybory na sterylnej, jednorazowej podkładce, co ograniczy konieczność sięgania poza strefę.
Ostatnim filarem domowej aseptyki jest utrzymanie tej kruchej czystości przez cały proces. Oznacza to dyscyplinę w postaci nieprzekraczania mentalnej granicy strefy bez ponownej dezynfekcji rękawiczek oraz natychmiastowe usuwanie zużytych materiałów, takich jak chusteczki czy opakowania. Pomyśl o tym jak o tworzeniu dynamicznej bariery, która wymaga ciągłej uwagi. Nawet najlepiej przygotowana przestrzeń straci swoją sterylność, jeśli w jej obręb zostanie wniesiony telefon komórkowy lub jeśli odruchowo poprawimy sobie okulary. Finalnie, sukces leży w minimalizacji zmiennych – im mniej przedmiotów i ruchu w strefie, tym większa szansa na skuteczne zachowanie wymaganej czystości przez czas niezbędny do wykonania zadania.
Prawidłowe postępowanie z workiem żywieniowym: od rozmrażania do podgrzewania

Prawidłowe obchodzenie się z workami żywieniowymi, takimi jak te stosowane w żywieniu medycznym czy specjalistycznych dietach sportowych, ma kluczowe znaczenie dla zachowania ich wartości odżywczej i bezpieczeństwa mikrobiologicznego. Proces ten zaczyna się już od momentu wyjęcia produktu z zamrażarki. Najbezpieczniejszą metodą rozmrażania jest przeniesienie worka na dolną półkę lodówki na kilkanaście godzin, co pozwala na utrzymanie stałej, niskiej temperatury hamującej rozwój bakterii. Należy unikać rozmrażania w temperaturze pokojowej lub w ciepłej wodzie, gdyż prowadzi to do powstania tzw. „strefy zagrożenia”, czyli przedziału temperatur, w którym mikroorganizmy namnażają się najintensywniej. Jeśli czas nagli, można użyć zimnej wody, regularnie ją wymieniając, co przyspiesza proces w sposób kontrolowany.
Kolejnym etapem jest podgrzewanie zawartości, co często poprawia walory smakowe i ułatwia przyswajanie. Tutaj absolutnie wykluczone jest używanie kuchenki mikrofalowej z workiem w oryginalnym opakowaniu, gdyż może to prowadzić do nierównomiernego ogrzania i powstania gorących punktów, które są niebezpieczne dla pacjenta oraz mogą uszkodzić strukturę opakowania. Zalecaną praktyką jest delikatne ogrzewanie w kąpieli wodnej. Wystarczy wlać do garnka wodę, podgrzać ją do temperatury około 60-70 stopni Celsjusza, a następnie zdjąć z ognia i zanurzyć w niej zamknięty worek, okresowo go mieszając lub obracając. Dzięki temu ciepło rozchodzi się równomiernie, a ryzyko przegrzania jest minimalne.
Kluczowym insightem, o którym często się zapomina, jest zasada „jednorazowości” po otwarciu. Rozmrożonej i podgrzanej zawartości worka nie wolno ponownie schładzać i mrozić, gdyż każdy taki cykl drastycznie obniża stabilność składników odżywczych i zwiększa ryzyko zakażenia. Podobnie, po otwarciu worka, jego zawartość należy spożyć w ciągu kilku godzin, przechowując ją w lodówce. Prawidłowe postępowanie to nie tylko kwestia bezpieczeństwa, ale także ekonomii – pozwala uniknąć marnowania często kosztownych preparatów. Finalnie, poświęcenie uwagi tym etapom gwarantuje, że pacjent lub użytkownik otrzyma posiłek o optymalnej jakości, w pełni zgodny z założeniami terapeutycznymi lub treningowymi.
Krok po kroku: bezpieczne podłączenie zestawu do dostępu naczyniowego
Bezpieczne podłączenie zestawu do dostępu naczyniowego to kluczowy moment, od którego zależy skuteczność i bezpieczeństwo całej terapii dożylnej. Proces ten, choć może wydawać się czysto mechanicznym połączeniem, w rzeczywistości jest procedurą wymagającą skupienia i ścisłego przestrzegania zasad aseptyki. Podstawą jest zawsze weryfikacja drożności i prawidłowego umiejscowienia wkłucia – delikatny test aspiracji krwi potwierdza, że cewnik znajduje się w świetle naczynia. Dopiero po tym kroku można przystąpić do właściwego podłączenia, pamiętając, że każda manipulacja przy złączu stanowi potencjalną bramę wejścia dla drobnoustrojów. Dlatego też miejsce połączenia, czyli tzw. port wkręcany, musi zostać zdezynfekowane zgodnie z procedurą, zwykle przy użyciu środka na bazie alkoholu, i pozostawione do całkowitego wyschnięcia. Zaniedbanie tej czynności jest jednym z najczęstszych błędów, które mogą prowadzić do powikłań.
Kluczowym insightem jest traktowanie całego systemu – od butelki z płynem po sam dostęp naczyniowy – jako jednej, zamkniętej całości. Podłączając zestaw infuzyjny, tak naprawdę przedłużamy światło żyły pacjenta, a każde przerwanie tej ciągłości naraża go na infekcję. Nowoczesne złącza z mechanizmem antyrefluxowym dodatkowo minimalizują ryzyko wstecznego przepływu krwi, który może prowadzić do zaczopowania cewnika. Praktyczną wskazówką jest również odpowiednie zabezpieczenie samego zestawu po podłączeniu, na przykład przy użyciu przezroczystego opatrunku mocującego, który pozwala na stałą obserwację miejsca wkłucia bez konieczności jego odklejania. Dzięki temu personel medyczny na pierwszy rzut oka może ocenić, czy nie pojawiają się niepokojące oznaki, takie jak zaczerwienienie czy obrzęk.
Ostatecznie, bezpieczeństwo tej procedury opiera się na synergii kilku elementów: bezwzględnej czystości, precyzyjnym wykonaniu oraz ciągłej czujności. Podłączenie zestawu to nie tylko „wkręcenie wtyczki”, ale stworzenie sterylnego kanału, którym przez wiele godzin będą płynęły leki. Porównując to do instalacji wodnej, musimy zapewnić, że na żadnym odcinku, a szczególnie w punkcie połączenia, nie dojdzie do najmniejszego przecieku czy wtórnego zanieczyszczenia. Tylko takie holistyczne podejście, gdzie technika idzie w parze ze świadomością konsekwencji, gwarantuje, że dostęp naczyniowy spełni swoją terapeutyczną rolę bez stwarzania dodatkowego ryzyka dla pacjenta.
Monitorowanie wlewu: na co zwrócić uwagę podczas podawania mieszaniny
Podczas podawania mieszaniny, czy to w przemyśle spożywczym, farmaceutycznym, czy chemicznym, uważne monitorowanie wlewu jest kluczowe dla zapewnienia powtarzalności procesu i finalnej jakości produktu. Pierwszym aspektem, na który należy zwrócić uwagę, jest precyzja objętościowa. Nowoczesne systemy często wykorzystują przepływomierze masowe lub objętościowe, które dostarczają danych w czasie rzeczywistym. Jednak sama dokładność urządzenia to nie wszystko – istotna jest również stabilność ciśnienia w linii oraz lepkość podawanej cieczy, które mogą wpływać na odczyty. Dlatego doświadczeni operatorzy łączą dane z przepływomierza z kontrolą wagową zbiornika docelowego, uzyskując w ten sposób krzyżową weryfikację procesu.
Kolejnym, często niedocenianym elementem jest dynamika samego procesu wlewu. Zwróć uwagę na fazę początkową i końcową cyklu. W momencie inicjacji może dochodzić do niepożądanego przerywania strumienia lub gwałtownego wzrostu ciśnienia, co prowadzi do niedokładności. Podobnie krytyczne jest zakończenie podawania – system powinien zapewniać płynne odcięcie bez kapania, które mogłoby zaburzyć proporcje mieszaniny. W praktyce oznacza to konieczność strojenia parametrów takich jak czas otwarcia/zamknięcia zaworów czy zastosowanie tzw. zabezpieczenia przed kapaniem, co jest szczególnie ważne przy lepkich lub agresywnych chemicznie składnikach.
Ostatnią, zasadniczą kwestią jest integralność danych i ich kontekst. Monitorowanie wlewu nie kończy się na zarejestrowaniu, że podano założoną ilość. Warto analizować profil całego wlewu – krzywą przepływu w funkcji czasu. Płynny, stabilny profil świadczy o poprawnie działającej aparaturze i odpowiednich parametrach procesu. Natomiast wahania, szarpnięcia czy spadki przepływu są cenną informacją diagnostyczną, mogącą wskazywać na zaczopowanie filtra, obecność pęcherzy powietrza lub zużycie elementów pompujących. Rejestracja i archiwizacja tych pełnych profili, a nie tylko sumarycznych wartości, stanowi prawdziwą wartość dodaną, umożliwiającą późniejszą optymalizację i szybkie rozwiązywanie problemów, co bezpośrednio przekłada się na mniejsze straty materiałów i wyższą jakość końcową mieszaniny.
Kluczowe procedury po zakończeniu wlewu: odłączenie i pielęgnacja dostępu
Zakończenie wlewu kroplówki to moment, który wymaga takiej samej uwagi i precyzji, jak jego rozpoczęcie. Samo zamknięcie przepustnicy na zestawie to dopiero początek kluczowych procedur. Pierwszym, fundamentalnym krokiem jest właściwe odłączenie zestawu infuzyjnego od dostępu naczyniowego, którym najczęściej jest wenflon. Należy to zrobić płynnym, stanowczym ruchem, unikając jakiegokolwiek pociągania czy skręcania kaniuli, co mogłoby podrażnić żyłę. Bezpośrednio po odłączeniu, niezwłocznie należy przystąpić do zabezpieczenia miejsca wkłucia, stosując jałowy opatrunek z gazą lub przezroczysty opatrunek półprzepuszczalny. Ta chwila jest newralgiczna dla zapobiegania infekcjom, dlatego dezynfekcja skóry wokół wkłucia przed nałożeniem opatrunku jest nieodzowna.
Pielęgnacja dostępu po zabiegu skupia się na obserwacji i profilaktyce. Przezroczysty opatrunek umożliwia codzienną, wizualną kontrolę miejsca wkłucia bez konieczności jego usuwania. Należy zwracać uwagę na jakiekolwiek oznaki stanu zapalnego: zaczerwienienie, obrzęk, wzmożone ocieplenie skóry, wyciek płynu czy dolegliwości bólowe. W przypadku ich wystąpienia, konieczna jest konsultacja z personelem medycznym. Ważnym, choć często pomijanym aspektem, jest również ochrona mechaniczna samego wenflonu. Należy unikać bezpośredniego nacisku na tę okolicę, uważać podczas zmiany odzieży, aby nie zaczepić o opatrunek, a podczas kąpieli zabezpieczyć go przed zamoczeniem, na przykład używając foliowej osłony. Te proste czynności znacząco redukują ryzyko przedwczesnego wysunięcia się kaniuli lub wtargnięcia patogenów.
Ostatecznie, decyzja o usunięciu dostępu naczyniowego powinna być podjęta rozważnie i zgodnie z zaleceniami. Zazwyczaj rutynową praktyką jest wymiana wenflonu co 72–96 godzin, aby minimalizować ryzyko infekcji związanej z cewnikiem. Samo usunięcie wykonuje się delikatnie, pod stałym, lekkim uciskiem w miejscu wkłucia, aby zapobiec powstaniu krwiaka. Następnie zakłada się suchy, sterylny opatrunek, który pacjent powinien utrzymywać przez kilka godzin. Dopełnieniem całego procesu jest właściwa utylizacja zużytego materiału, co stanowi ostatnie ogniwo w łańcuchu bezpieczeństwa, chroniące zarówno pacjenta, jak i otoczenie. Prawidłowo przeprowadzone odłączenie i późniejsza pielęgnacja są więc nie mniej ważne niż sama infuzja, stanowiąc integralną część skutecznej i bezpiecznej terapii.
Rozpoznawanie sygnałów alarmowych: kiedy przerwać żywienie i wezwać pomoc
Żywienie przez zgłębnik, choć jest procedurą medyczną, często odbywa się w warunkach domowych pod opieką rodziny. Kluczową umiejętnością jest wówczas odróżnienie typowych, przejściowych dolegliwości od symptomów, które wymagają natychmiastowej interwencji. Podstawową zasadą jest obserwacja reakcji pacjenta oraz parametrów samego podawania pokarmu. Niepokój powinno wzbudzić pojawienie się silnych objawów, takich jak uporczywe dławienie się, kaszel lub uczucie duszności w trakcie karmienia, które mogą wskazywać na aspirację, czyli przedostanie się treści pokarmowej do dróg oddechowych. Równie alarmująca jest nagła, intensywna bolesność brzucha, jego wyraźne wzdęcie i napięcie, zwłaszcza jeśli towarzyszą temu nudności i próby wymiotów przy zablokowanym zgłębniku. To mogą być oznaki niedrożności lub poważnego zaburzenia motoryki przewodu pokarmowego.
Warto pamiętać, że samo żywienie powinno przebiegać w sposób względnie komfortowy. Dlatego przerwania procedury i pilnego kontaktu z zespołem medycznym wymaga również nagłe pogorszenie stanu ogólnego osoby karmionej, na które mogą wskazywać splątanie, znaczna apatia, przyspieszona praca serca czy zimne poty. Te symptomy, niezwiązane bezpośrednio z miejscem podania zgłębnika, są często bagatelizowane, a mogą sygnalizować wstrząs lub poważną infekcję. Innym krytycznym momentem jest fizyczne uszkodzenie zgłębnika, jego przemieszczenie lub przypadkowe wysunięcie, szczególnie w przypadku zgłębników założonych dojelitowo, których nie wolno samodzielnie reinsertować.
Decyzja o przerwaniu żywienia i wezwaniu pomocy opiera się na zasadzie nadrzędności bezpieczeństwa pacjenta nad rygorami harmonogramu karmienia. Nawet krótkotrwałe wstrzymanie podaży pokarmu jest mniej szkodliwe niż kontynuowanie procedury w sytuacji zagrożenia. W praktyce oznacza to, że w razie wątpliwości lepiej jest zatrzymać wlew, zapewnić pacjentowi komfortową pozycję, a następnie skonsultować się z lekarzem lub pielęgniarką. Posiadanie pod ręką numerów kontaktowych do opiekującego się zespołu oraz jasna, wcześniej ustalona ścieżka postępowania na wypadek komplikacji są nieodzownymi elementami odpowiedzialnego prowadzenia żywienia w domu. Czuła obserwacja i szybka reakcja na sygnały alarmowe to filary, które decydują nie tylko o skuteczności, ale przede wszystkim o bezpieczeństwie całego procesu.